TS Nguyễn Khánh Hòa từ Canada: Kháng kháng sinh ở VN ở mức cao, nguy cơ hết thuốc điều trị
Báo cáo của Tổ chức nghiên cứu về Kháng kháng sinh Toàn cầu năm 2010 đã chỉ ra nhiều nguyên nhân khiến tỉ lệ kháng kháng sinh rất cao ở Việt Nam, bao gồm:
- 26-07-201710 triệu người chết và 100.000 tỷ USD bị thổi bay: Những con số giật mình về "Kháng kháng sinh"
- 28-02-2017WHO vừa công bố danh sách 12 siêu vi khuẩn kháng kháng sinh nguy hiểm nhất thế giới, 3 trong số đó gần như không còn cách trị
LTS: Đầu năm 2017, WHO công bố danh sách đầu tiên về những mầm bệnh ưu tiên kháng kháng sinh bao gồm 12 họ vi khuẩn nguy hiểm nhất đe dọa tới sức khỏe con người. Mới đây, sau khi cấy máu các trẻ sơ sinh được chuyển lên từ Bệnh viện (BV) Sản Nhi Bắc Ninh, các bác sĩ tuyến trung ương phát hiện ba bé nhiễm vi khuẩn đa kháng thuốc cực mạnh, đó là chủng acinetobactor. Một lần nữa, vấn đề lạm dụng kháng sinh và vi khuẩn kháng kháng sinh lại trở nên cấp thiết.
Nhân đây, chúng tôi đăng lại bài viết của TS.BS Nguyễn Khánh Hòa - Quản lý lobo các chất vận chuyển nucleotide, Bộ môn Dược lý, Khoa Y và Nha, Trường ĐH Alberta, Canada, phân tích đầy đủ và chi tiết nguyên nhân cũng như các khả năng tạo nên một chủng vi khuẩn kháng kháng sinh . Ngoài ra, tiến sĩ Hòa còn đưa ra lời cảnh báo rằng người Việt sẽ phải hứng chịu hậu quả khủng khiếp do tình trạng lạm dụng thuốc kháng sinh.
Báo cáo của Tổ chức nghiên cứu về Kháng kháng sinh Toàn cầu năm 2010 đã chỉ ra nhiều nguyên nhân khiến tỉ lệ kháng kháng sinh rất cao ở Việt Nam, bao gồm:
- Chi phí chăm sóc sức khỏe từ tiền túi người bệnh, thương mại hóa ngành dược đã khuyến khích người bệnh tự mua thuốc, bao gồm cả thuốc kháng sinh, trực tiếp mà không cần các chẩn đoán phù hợp.
Mặc dù đã có qui định về kê đơn và bán thuốc theo đơn, người bệnh vẫn có thể mua thuốc kháng sinh và nhiều loại thuốc khác trực tiếp từ các nhà thuốc và các quầy thuốc bán lẻ.
- Tự điều trị là tình trạng khá phổ biến, mặc dù tự chẩn đoán thường rất thiếu chính xác.
- Thiếu kiến thức về sử dụng kháng sinh hợp lý ở cả bệnh nhân và đặc biệt là ở cán bộ y tế.
- Công tác kiểm soát nhiễm khuẩn còn yếu và tình trạng quá tải tại các bệnh viện. Hơn nữa, việc quản lý rác thải cũng còn nhiều hạn chế.
- Thiếu Hội đồng Thuốc và Điều trị hoạt động có hiệu quả tại các bệnh viện để đánh giá cũng như cảnh báo kịp thời về tình trạng kháng thuốc kháng sinh.
- Mặt khác việc sử dụng tràn lan kháng sinh trong chăn nuôi và trồng trọt cũng đóng góp không nhỏ vào việc gia tăng tỉ lệ kháng kháng sinh tại Việt Nam.
1. Kháng sinh là gì?
Kháng sinh (antibiotic) là tên gọi chung của các loại thuốc có tác dụng tiêu diệt hoặc ức chế sự sinh sản, phát triển của vi khuẩn.
Kháng sinh đầu tiên chính thức được Alexander Fleming phát hiện năm 1928 và đặt tên là penicillin.
Cho đến nay, nhiều nhóm kháng sinh đã được phát hiện và sản xuất phục vụ cho công tác chữa bệnh như nhóm beta lactam, aminoglycoside, tetracyclin, macrolid, chloramphenicol, sulfonamide và quinolone.
2. Vi khuẩn là gì?
Vi khuẩn là các vi sinh vật có cấu trúc tế bào đơn lẻ tồn tại trong tự nhiên, có kích thước rất nhỏ, chỉ có thể thấy được khi phóng đại bằng kính hiển vi.
Vi khuẩn có nhiều hình dạng nhưng chủ yếu là dạng hình tròn (cầu khuẩn), hình trụ (trực khuẩn) hoặc hình xoắn (xoắn khuẩn).
Phần lớn vi khuẩn đều được bao bọc bên ngoài bởi hai lớp là lớp vỏ (capsule) và lớp vách. Lớp vỏ chủ yếu được tạo bởi các polysaccharide, lớp vách cấu tạo bằng các chất đặc biệt như peptidoglycan, Lipopolysaccharide hoặc Teichoic acids.
Lớp vỏ và vách này có tác dụng tạo thành giá đỡ cho tế bào vi khuẩn và bảo vệ vi khuẩn chống lại nhiều tác nhân có hại của môi trường như độ thẩm thấu, độ pH…
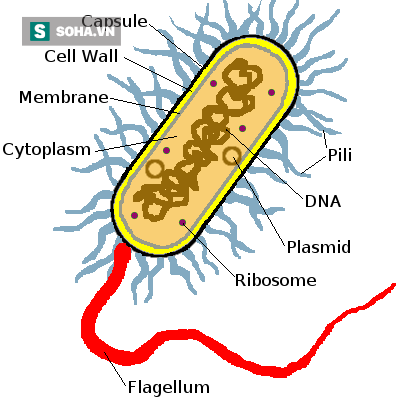
Hình 1: Cấu trúc vi khuẩn.
Thông tin di truyền của vi khuẩn được chứa trong một sợi DNA vòng.
Bên cạnh đó, vi khuẩn còn có chứa một vài Plasmids là các phân tử DNA có cấu trúc vòng kép. Các Plasmis này có thể được truyền từ vi khuẩn này sang vi khuẩn khác thông qua hình thức tiếp hợp (hai vi khuẩn tiếp xúc với nhau rồi Plasmid của vi khuẩn này nhảy sang vi khuẩn kia và ngược lại).
Plasmid là DNA nên nó có chứa các đoạn gen mã hóa các enzyme giúp vi khuẩn kháng lại kháng sinh (bằng cách sản xuất ra các enzyme phân hủy kháng sinh), tự sửa chữa DNA chống lại tác dụng của tia cực tím, chống lại tác dụng độc của kim loại nặng, hoặc các gen mã hóa các protein gây độc, các protein giúp cho quá trình gắn và thâm nhập vào tế bào.
Vi khuẩn sinh sản bằng cách tự chia đôi thành hai vi khuẩn mới giống nhau. Tốc độ sinh sản của vi khuẩn rất mạnh.
Tuy nhiên, khi gặp điều kiện không thuận lợi như thiếu thức ăn, nhiệt độ thấp có sự cạnh tranh hoặc chất ức chế, chất độc, vi khuẩn có thể chuyển sang trạng thái "ngủ", tức là dừng mọi hoạt động và tồn tại nhờ vào lớp vỏ bảo vệ.
Đa số các vi khuẩn là vô hại và tồn tại trong môi trường cũng như trên da, trong các hốc tự nhiên của cơ thể (miệng, mũi, hậu môn), trong đường ruột.
Tuy nhiên một số vi khuẩn khi xâm nhập vào cơ thể lại có khả năng gây bệnh như liên cầu, phế cầu, não mô cầu…
Một số vi khuẩn bình thường không gây bệnh nhưng khi gặp điều kiện thuận lợi có thể xâm nhập vào cơ thể và gây bệnh.
Ví dụ như tụ cầu tồn tại trên da người , khi gặp điều kiện thuận lợi có thể gây viêm da (mụn nhọt) hoặc thậm chí có thể gây nhiễm trùng đường tiết niệu, nhiễm trùng máu.
3. Các cách kháng sinh tiêu diệt vi khuẩn
Một nhóm kháng sinh quan trọng là nhóm chung với Penicilin có tác dụng ức chế vi khuẩn tạo ra lớp vách cứng. Khi vi khuẩn không tạo được vách bảo vệ, màng tế bào dễ dàng bị phá hủy bởi môi trường bên ngoài.
Một số kháng sinh khác như Chloramphenicol, Tetracyclines, Macrolides, Clindamycin hay Aminoglycosides (Gentamicin, streptomycin) có tác dụng ngăn cản quá trình sinh tổng hợp protein của vi khuẩn ở giai đoạn khác biệt với quá trình này của tế bào người.
Do vậy các kháng sinh này có tác dụng ức chế sự phát triển của vi khuẩn.
Các kháng sinh nhóm Sulfonamide, Trimethoprim và Quinolones lại làm sai lệch hoặc ức chế quá trình tổng hợp được DNA di truyền vì vậy ức chế quá trình sinh sản của vi khuẩn.
Như vậy, tất cả các kháng sinh chỉ có tác dụng khi vi khuẩn có hoạt động phát triển hoặc sinh sản. Kháng sinh không hoặc ít có tác dụng khi vi khuẩn ở trong trạng thái ngủ hoặc phát triển chậm. Điều này làm cho một số bệnh nhiễm khuẩn rất khó điều trị như bệnh lao và bệnh phong.
4. Các cách vi khuẩn chống lại kháng sinh
Để sinh tồn trong những điều kiện khác nhau, vi khuẩn có một khả năng đặc biệt là tiến hóa.
Với kích thước nhỏ, cấu tạo đơn giản và tốc độ sinh sản nhanh, các đột biến của vi khuẩn nhanh chóng được tích lũy để trở thành một công cụ hữu hiệu, giúp chúng nhanh chóng thích ứng với điều kiện mới trong đó có sự hiện diện của kháng sinh.
Cho đến nay, hầu hết các kháng sinh đều đã bị vi khuẩn vô hiệu hóa. Các cách chung nhất của vi khuẩn để chống lại tác dụng của kháng sinh bao gồm:
- Sản sinh ra các enzyme để phẩn hủy kháng sinh như các enzyme betalactamase để phân hủy các kháng sinh trong nhóm penicillin.
Các kháng sinh thế hệ mới (Cephalosporin thế hệ 3, 4 ít bị phân hủy bởi các enzyme này) vì vậy vẫn còn hiệu lực với nhiều loại vi khuẩn. Tuy nhiên, penicillin và ampicillin hầu như hoàn toàn bị kháng ở Việt Nam.
- Thay đổi cấu trúc của vách vi khuẩn, làm mất khả năng thấm của kháng sinh vào trong tế bào, tạo ra các bơm đẩy kháng sinh ra khỏi vi khuẩn, từ đó làm mất hiệu lực của kháng sinh tại đích tác dụng.
Nguyên nhân là vi khuẩn tạo ra các protein ngăn chặn kháng sinh tiếp xúc với vị trí tác dụng, thay đổi quá trình sinh tổng hợp protein hoặc DNA để loại bỏ vị trí tác dụng của kháng sinh.
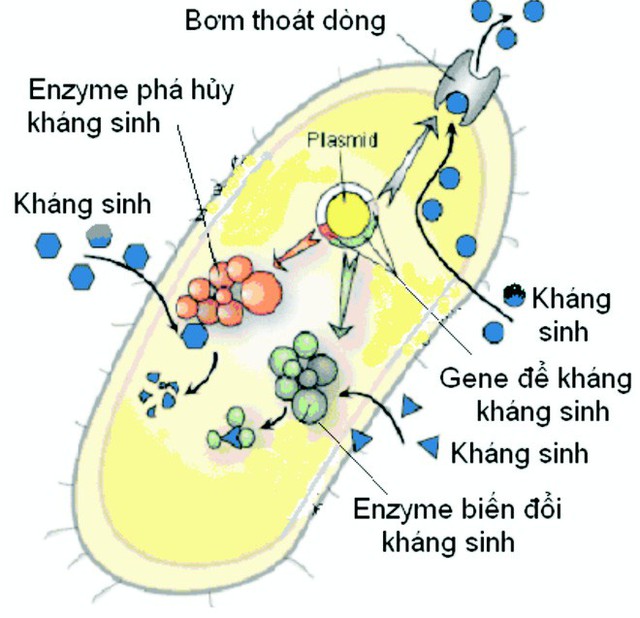
Hình 2: Các gen kháng kháng sinh trên plasmid và cơ chế kháng kháng sinh của vi khuẩn.
- Điều đặc biệt quan trọng là các cơ chế kháng lại kháng sinh của vi khuẩn đều liên quan tới việc tạo ra các protein mới được mã hóa trong bộ gen của vi khuẩn.
Các bộ gen này lại chủ yếu nằm trên các Plasmid là các sợi DNA vòng có khả năng nhân lên, và trao đổi giữa các vi khuẩn cùng loài hoặc thậm chí là khác loài thông qua quá trình tiếp hợp.
Vì vậy, khi gen kháng kháng sinh xuất hiện ở một loài vi khuẩn, gen này nhanh chóng được lan truyền ra toàn bộ quần thể vi khuẩn xung quanh nếu kháng sinh này có mặt trong môi trường.
5. Các hàng rào của cơ thể chống lại vi khuẩn
Để vi khuẩn có thể gây bệnh hoặc gây tổn thương cho cơ thể, đầu tiên chúng phải lọt qua các hàng rào bảo vệ cơ thể.
Trước khi có kháng sinh, con người đã tồn tại và chống lại vi khuẩn qua hàng vạn năm. Vừa đấu tranh chống xâm nhập, vừa cùng nhau tồn tại cho nên hệ thống bảo vệ tương đối hoàn hảo.
- Hàng rào biểu mô
Đầu tiên phải kể đến hàng rào biểu mô gồm có da và niêm mạc bao phủ hệ hô hấp, tiêu hóa, các đường dẫn tiết niệu.
Hàng rào này có kết cấu khá vững chắc và rất hiệu quả nhằm ngăn chặn vi khuẩn xâm nhập sâu vào bên trong cơ thể.
Bên trong hàng rào này là một tổ chức liên kết mỏng có chứa nhiều đại thực bào là các tế bào có nhiệm vụ canh gác và báo động để khi có vi khuẩn xâm nhập. Các tế bào này sẽ ngăn chặn, tiêu diệt và phát ra các tín hiệu cho cơ thể có biện pháp phản ứng.
- Hệ thống các dịch tiết
Bên cạnh hàng rào biểu mô là hệ thống các dịch tiết cũng có khả năng tiêu diệt vi khuẩn.
Nước bọt có chứa các enzyme tiêu diệt một số loại vi khuẩn. Dịch dạ dày có độ pH rất thấp có thể đạt tới <1 là một môi trường lý tưởng để tiêu diệt các loại vi khuẩn xâm nhập qua đường tiêu hóa.
Dịch âm đạo có pH thấp cộng với hệ thống vi khuẩn lành tính cũng có tác dụng bảo vệ âm đạo tránh khỏi các viêm nhiễm khi có vi khuẩn gây bệnh xâm nhập.
Hệ thống miễn dịch
Tiếp theo là hệ thống miễn dịch của cơ thể bao gồm đáp ứng miễn dịch tự nhiên và đáp ứng miễn dịch thích ứng.
Cả hai đáp ứng này đều gồm nhiều loại bạch cầu cũng như nhiều loại kháng thể sản xuất bởi hệ thống đáp ứng miễn dịch có nhiệm vụ cô lập, thông báo và kêu gọi bạch cầu đến để tiêu diệt vi khuẩn khi vi khuẩn xâm nhập vào cơ thể.
Hậu quả của phản ứng miễn dịch này chính là hiện tượng viêm: Các mao mạch tại khu viêm giãn ra, các tế bào viêm tập trung tại khu vực đó, nhiều tế bào bạch cầu tập trung (sưng, nóng, đỏ, và đau).
Phản ứng viêm nếu mạnh sẽ dẫn tới hiện tượng sốt. Khi vi khuẩn phát triển quá mạnh, đáp ứng miễn dịch của cơ thể không đủ khả năng tiêu diệt vi khuẩn, lúc này tình trạng nguy hiểm sẽ xảy ra.
Phản ứng viêm quá mạnh, không kiểm soát được có thể dẫn tới sốc gây trụy mạch.
Đa số các trường hợp vi khuẩn bị tiêu diệt sau vài ngày và cơ thể vượt qua được quá trình nhiễm khuẩn (viêm phế quản, viêm răng…).
Một số trường hợp khối viêm do vi khuẩn được khu trú tại chỗ để tạo nên các áp xe (áp xe phổi, áp xe ruột thừa….
Nhiều trường hợp bệnh trở thành mạn tính vì hệ miễn dịch chỉ có thể ngăn chặn vi khuẩn không xâm nhập sâu nhưng lại khu trú ở một khu vực (viêm đường tiết niệu do lậu, nhiễm lao, giang mai).
Khi khối áp xe vỡ, có thể dẫn tới hiện tượng tràn mủ, shock nhiễm độc do độc tố của vi khuẩn trong ổ áp xe giải phóng vào máu, gây viêm toàn thân và tử vong.
Đại đa số người bình thường, khỏe mạnh hệ thống miễn dịch cũng như các hàng rào tự nhiên đủ khả năng ngăn ngừa các vi khuẩn gây bệnh xâm nhập.
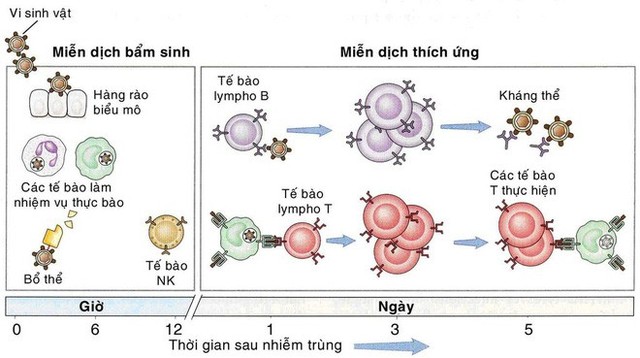
Hình 3: Các hàng rào miễn dịch của cơ thể.
6. Khi nào cần sử dụng kháng sinh?
Khi cơ thể không đủ sức đề kháng với sự xâm nhập của vi khuẩn hoặc vi khuẩn tập trung tại các cơ quan đặc biệt như trên, để điều trị, chúng ta cần phải sử dụng kháng sinh để tiêu diệt hoặc ức chế sự phát triển của vi khuẩn, tạo điều kiện cho hệ miễn dịch tiêu diệt và loại bỏ vi khuẩn ra khỏi cơ thể.
Những trường hợp cần sử dụng kháng sinh có thể được liệt kê như sau:
- Khi cơ thể mắc một số bệnh như nhiễm virus, ung thư, suy giảm miễn dịch hoặc tổn thương da, tổn thương niêm mạc (bỏng) vi khuẩn có thể xâm nhập và gây nên bệnh cảnh nhiễm trùng.
Các bệnh nhiễm trùng hay gặp là viêm phế quản, viêm đường hô hấp trên, nặng hơn nữa là viêm phổi.
- Một số vi khuẩn có độc tính cao, khả năng phát triển mạnh có thể lây nhiễm từ người này sang người khác như não mô cầu, lao có thể gây bệnh cho người khỏe mạnh thông qua lây nhiễm qua đường hô hấp.
Khi bị lây nhiễm các vi khuẩn này, đa số bệnh nhân cần được sử dụng kháng sinh.
- Trong trường hợp cơ thể có tổn thương hoặc bất thường như sỏi thận, sỏi mật, dịch mật hoặc nước tiểu ứ đọng trong các cơ quan này, trở thành môi trường cho vi khuẩn phát triển và bệnh cảnh của nhiễm trùng tiết niệu, nhiễm trùng đường mật xuất hiện.
-Một số cơ quan đặc biệt như cơ quan sinh dục có thể bị nhiễm vi khuẩn thông qua con đường tiếp xúc trực tiếp với người mang vi khuẩn như lậu, giang mai.
- Cơ quan tiêu hóa có thể bị nhiễm khuẩn thông qua thức ăn như trường hợp nhiễm khuẩn độc khi ăn thức ăn bị ôi, thiu, nhiễm E. Coli gây tiêu chảy, nhiễm khuẩn thương hàn…
- Trẻ nhỏ thường hay bị viêm phổi phối hợp sau nhiễm virus gây bệnh như quai bị, sởi, thủy đậu. Trẻ bị suy dinh dưỡng dễ mắc các nhiễm khuẩn đường hô hấp gây viêm phổi cần phải dùng kháng sinh để điều trị.
- Phụ nữ sau sinh bị nhiễm khuẩn tử cung do các can thiệp trong quá trình sinh đẻ. Bênh nhân trong và sau quá trình phẫu thuật thường bị vi khuẩn xâm nhập qua vết thương, trong quá trình phẫu thuật cần có sự hỗ trợ của kháng sinh để phòng hoặc điều trị nhiễm khuẩn.
7. Nguy cơ làm xuất hiện vi khuẩn kháng thuốc khi sử dụng kháng sinh
- Khi sử dụng kháng sinh để tiêu diệt vi khuẩn gây bệnh, kháng sinh không thể phân biệt được vi khuẩn gây bệnh và vi khuẩn lành tính tồn tại trong cơ thể người. Do vậy kháng sinh ảnh hưởng tới toàn bộ hệ vi khuẩn trong cơ thể.
Tuy nhiên nồng độ kháng sinh ở nơi không phải là đích điều trị thường thấp hơn và không đủ để tiêu diệt hoàn toàn tất cả vi khuẩn.
Ví dụ, khi sử dụng kháng sinh nhóm Beta lactam đường uống để điều trị viêm phổi, nồng độ kháng sinh trong phổi đủ để tiêu diệt vi khuẩn gây bệnh nhưng nồng độ kháng sinh trong ruột chỉ đủ sức tiêu diệt một số loại vi khuẩn nhạy cảm.
Hậu quả là các vi khuẩn có thể sống sót với kháng sinh đó tồn tại và phát triển trong ruột và tạo nên các chủng vi khuẩn kháng với kháng sinh.
Bằng cơ chế lan truyền gen kháng kháng sinh ở Plasmid, sau một vài lần sử dụng kháng sinh lặp lại, các vi khuẩn nhạy cảm với kháng sinh đó hoàn toàn bị tiêu diệt trong khi vi khuẩn kháng kháng sinh lại phát triển mạnh.
- Trường hợp bệnh nhân mắc bệnh đường tiêu hóa hoặc phẫu thuật có nhiễm các vi khuẩn đường ruột sẽ dẫn tới việc nhiễm vi khuẩn kháng với kháng sinh nhóm beta lactam. Việc điều trị sẽ phải dùng kháng sinh nhóm khác hoặc phối hợp kháng sinh.
- Việc sử dụng kháng sinh không đủ liều của bệnh nhân, đặc biệt là bệnh nhân nghèo ở nông thôn làm cho các vi khuẩn không bị tiêu diệt hoàn toàn và tự tạo ra các ezyme gây mất tác dụng của kháng sinh. Lúc này, chủng kháng kháng sinh xuất hiện.
- Nguy cơ lớn nhất gây lan tràn vi khuẩn kháng kháng sinh tại Việt Nam hiện nay còn có sự đóng góp không nhỏ của việc sử dụng kháng sinh vô tội vạ trong chăn nuôi và trồng trọt.
Để đảm bảo vật nuôi, cây trồng không bị mắc các bệnh nhiễm khuẩn, nhiều cơ sở trồng trọt và chăn nuôi đã trộn kháng sinh vào trong thức ăn hoặc phân bón.
Hậu quả là trong môi trường sẽ xuất hiện nhiều loại vi khuẩn kháng kháng sinh. Các vi khuẩn này tiếp tục lan truyền gen kháng kháng sinh ra môi trường và dần dần làm tăng số lượng vi khuẩn kháng kháng sinh.
Đặc biệt, thực phẩm chế biến từ vật nuôi, cây trồng có sử dụng kháng sinh luôn tồn tại một hàm lượng kháng sinh nhất định dẫn tới việc người sử dụng các thực phẩm đó vô tình đã sử dụng một lượng kháng sinh.
Lượng kháng sinh này có khả năng tiêu diệt các vi khuẩn nhạy cảm với kháng sinh và giữ lại các vi khuẩn kháng kháng sinh trong cơ quan tiêu hóa của người.
Các vi khuẩn mang gen kháng kháng sinh này lại có thể truyền lại gen kháng kháng sinh cho các vi khuẩn khác làm cho hệ vi khuẩn trong cơ thể người trở nên kháng với kháng sinh.
8. Khi nào không nên sử dụng kháng sinh?
Bên cạnh sự tồn tại của vi khuẩn, thế giới vi sinh vật còn có các virus. Về bản chất, virus đơn giản chỉ là một cấu trúc gồm một sợi DNA hoặc RNA được bao phủ bởi một số loại protein.
Virus có kích thước rất nhỏ và có khả năng bám rồi xâm nhập vào tế bào đích để lợi dụng tế bào đích tổng hợp nên nhiều phẩn tử DNR hoặc RNA của virus. Sau khi tổng hợp ra các virus mới, các virus này lại thoát ra khỏi tế bào và xâm nhập vào các tế bào khác.
Trong quá trình xâm nhập và điều khiển hoạt đọng của tế bào, các virus có thể gây tổn thương hoạt động của tế bào, sản xuất ra các chất gây kích ứng hệ thống miễn dịch của cơ thể, biến tế bào bị tổn thương thành tế bào lạ để tế bào bạch cầu tiêu diệt. Phản ứng viêm xuất hiện và các triệu chứng gần giống với triệu chứng của nhiễm khuẩn.
Điều đặc biệt cần quan tâm chính là virus hoàn toàn không bị tiêu diệt bởi kháng sinh. Điều đó có nghĩa là khi bị nhiễm virus, việc sử dụng kháng sinh là không có hiệu quả.
Như vậy, nếu bị nhiễm virus, không cần phải sử dụng kháng sinh.
Tuy nhiên làm thế nào phân biệt được nhiễm khuẩn với nhiễm virus đặc biệt là đối với trẻ nhỏ?
Theo PGS. TS. Nguyễn Tiến Dũng, khoa Nhi, bệnh viện Bạch Mai, sốt vi rút và nhiễm trùng hô hấp là hai căn bệnh hay gặp nhất trong thời điểm này. Bệnh đều do vit rút gây ra, thường chỉ sau 5 – 7 ngày là khỏi, mà không cần phải dùng kháng sinh, chỉ cần điều trị triệu chứng giảm sốt, giảm ho nếu ho quá nhiều.
PGS Dũng cho biết không chỉ ở trẻ nhỏ, có những gia đình cả nhà bị sốt và ho. Khi bị nhiễm trùng đường hô hấp, dấu hiệu đặc trưng là người bệnh ho rất nhiều, thậm chí có những người ho cả đêm, ho đến chảy nước mũi, nước mắt.
Nhiễm trùng hô hấp cũng có thể gây sốt nhưng thường sốt không cao và sốt cũng không phải dấu hiệu đặc trưng của bệnh.
Sốt vi rút có biểu hiện trẻ đột ngột sốt cao 39 - 40 độ C, đôi khi không có triệu chứng gì khác ngoài sốt. Khi bé sốt cao rất mệt mỏi, tuy nhiên khi hạ sốt bé lại trở nên linh hoạt. Bé thường bị sổ mũi sau 2 - 3 ngày bị sốt, nước mũi trong.
Khác với các thể sốt khác, sốt vi rút khi đã hết thể trạng của trẻ trở lại như bình thường. Trong trường hợp trẻ vẫn mệt li bì dù đã hạ sốt, cần đưa ngay đến bệnh viện vì lúc này, sốt có thể là dấu hiệu của một bệnh lý khác,
9. Tình hình kháng kháng sinh tại Việt Nam: Sự nguy hiểm của các bệnh nhiễm trùng khi không còn kháng sinh có hiệu lực
Theo tài liệu của tổ chức hợp tác nghiên cứu kháng sinh toàn cầu năm 2010, tình trạng kháng kháng sinh ở Việt Nam đã ở mức độ cao.
- Các chủng Streptococcus pneumoniae (phế cầu), một trong những nguyên nhân thường gặp nhất gây nhiễm khuẩn hô hấp- kháng penicillin (71.4%) và kháng erythromycin (92.1%) – có tỉ lệ phổ biến cao nhất trong số 11 nước trong mạng lưới giám sát các căn nguyên kháng thuốc Châu Á (ANSORP) năm 2000-2001.
- 75% các chủng pneumococci kháng với ba hoặc trên ba loại kháng sinh.
- 57% Haemophilus influenzae (một căn nguyên vi khuẩn phổ biến khác) phân lập từ bệnh nhi ở Hà Nội (2000-2002) kháng với ampicillin. Tỉ lệ tương tự cũng được báo cáo ở Nha Trang.
- Vi khuẩn phân lập từ trẻ bị tiêu chẩy có tỉ lệ kháng cao. Đối với hầu hết các trường hợp, bù nước và điện giải là biện pháp xử trí hiệu quả nhất đối với bệnh tiêu chẩy, khoảng ¼ số trẻ đã được chỉ định kháng sinh trước khi đưa đến bệnh viện.
- Các vi khuẩn gram âm đa số là kháng kháng sinh (enterobacteriaceae): Hơn 25% số chủng phân lập tại một bệnh viện Thành phố Hồ Chí Minh kháng với kháng sinh cephalosporin thế hệ 3, theo nghiên cứu năm 2000-2001.
Theo báo cáo của một nghiên cứu khác năm 2009 cho thấy, 42% các chủng vi khuẩn gram âm kháng với ceftazidime, 63% kháng với gentamicin và 74% kháng với acid nalidixic tại cả bệnh viện và trong cộng đồng.
- Xu hướng gia tăng của tình trạng kháng kháng sinh cũng thể hiện rõ rệt. Những năm 1990, tại thành phố Hồ Chí Minh, chỉ có 8% các chủng pneumococcus kháng với penicillin. Đến năm 1999-2000, tỉ lệ này đã tăng lên 56%. Xu hướng tương tự cũng được báo cáo tại các tỉnh phía bắc Việt Nam.
Do tỉ lệ kháng kháng sinh cao, nhiều liệu pháp kháng sinh được khuyến cáo trong các tài liệu hướng dẫn điều trị đã không còn hiệu lực.
Tỉ lệ kháng kháng sinh gia tăng như hiện nay là mối hiểm họa đối với hiệu quả của các liệu pháp điều trị bằng kháng sinh.
10. Nguyên tắc sử dụng kháng sinh để giảm nguy cơ gây ra các chủng vi khuẩn kháng kháng sinh
- Chỉ sử dụng kháng sinh khi thật sự bị bệnh nhiễm khuẩn. Chỉ có thầy thuốc điều trị dựa vào kinh nghiệm chữa bệnh, dựa vào xét nghiệm, làm kháng sinh đồ mới xác định được có nhiễm khuẩn hay không?
- Phải chọn đúng loại kháng sinh. Nếu chọn dùng kháng sinh không đúng loại bệnh thuốc sẽ không có hiệu quả
- Phải có sự hiểu biết về thể trạng người bệnh. Ðặc biệt đối với các phụ nữ có thai, người già, người bị suy gan, suy thận, chỉ có thầy thuốc điều trị mới có đủ thẩm quyền cho sử dụng kháng sinh
- Phải dùng kháng sinh đúng liều đúng cách. (Kháng sinh đường tiêm không được dùng cho đường uống chẳng hạn).
- Phải dùng kháng sinh đủ thời gian. Tùy theo loại bệnh và tình trạng bệnh thời gian dùng kháng sinh có khi dài khi ngắn nhưng thông thường là không dưới 5 ngày
- Chỉ phối hợp nhiều loại kháng sinh khi thật cần thiết
- Phòng ngừa bằng thuốc kháng sinh phải thật hợp lý. Chỉ có những trường hợp đặc biệt thầy thuốc mới cho dùng thuốc kháng sinh gọi là phòng ngừa.
Ví dụ, dùng kháng sinh phòng ngừa trong phẫu thuật do nguy cơ nhiễm khuẩn hậu phẫu. Hoặc người bị viêm nội mạc tim đã chữa khỏi vẫn phải dùng kháng sinh để ngừa tái nhiễm
- Chỉ nên sử dụng thuốc kháng sinh theo sự chỉ định của bác sĩ và theo sự hướng dẫn của dược sĩ có kiến thức về sử dụng kháng sinh.
- Lựa chọn thực phẩm để tránh ăn phải thực phẩm có dư lượng kháng sinh.
Tóm tắt:
Kháng sinh là các thuốc có tác dụng tiêu diệt hoặc ức chế sự phát triển của vi khuẩn vì vậy kháng sinh được sử dụng để điều trị các bệnh nhiễm trùng.
Tuy nhiên thông qua con đường chọn lọc tự nhiên, các vi khuẩn ngày càng phát triển nhiều phương thức kháng lại kháng sinh.
Đa số người khỏe mạnh, bình thường đều có hệ thống miễn dịch đủ mạnh để chống lại sự gây bệnh của vi khuẩn. Tuy nhiên, có một số trường hợp mắc bệnh nhiễm trùng cần phải điều trị bằng kháng sinh.
Việc sử dụng kháng sinh không đúng và không kiểm soát tại Việt Nam trong thời gian dài trước đây đã tạo ra tình trạng kháng kháng sinh ở nhiều loại vi khuẩn. Nguy cơ hết thuốc điều trị đối với bệnh nhiễm trùng đã hiện hữu.
Để hạn chế và giảm nguy cơ tăng nhanh tình trạng kháng kháng sinh, cả bệnh nhân, lẫn nhân viên y tế cần tuân thủ các nguyên tắc sử dụng kháng sinh.
Chính phủ và Bộ Y tế cần xây dựng và tăng cường hơn nữa việc quản lý sử dụng cũng như kinh doanh thuốc đặc biệt là kháng sinh cả trong điều trị lẫn trong sản xuất nông nghiệp và chế biến thực phẩm.
Tài liệu tham khảo
Katzung Basic & Clinical Pharmacology, Bertram G. Katzung, 13th Edition, 2015
Nester's Microbiology: A Human Perspective, 8TH EDITION, Denise Anderson and Sarah Salm and Deborah Allen, 2016
Review of Medical Microbiology and Immunology 10th Edition. Warren Levinson, 2008
https://medlatec.vn/chi-tiet/thong-tin-duoc/vi-khuan-khang-thuoc-khong-the-coi-thuong--44-508.aspx
http://www.vtc.vn/can-benh-kinh-khung-khien-co-gai-chet-trong-1-tuan-vi-sao-con-nguoi-luon-thua-vi-khuan-d291820.html
http://soha.vn/pgs-nguyen-van-kinh-nguoi-lon-ga-dung-chung-khang-sinh-con-duong-ra-nghia-dia-khong-xa-20161019092756515.htm
https://www.cddep.org/sites/default/files/vn_report_web_1_8.pdf
http://www.ykhoa.net/duoc/sudungthuoc/27_066.htm
Trí thức trẻ
